糖尿病
糖尿病部份是由于先天的遗传因素,部份是由于后天的生活习惯不良,导致体内的血糖上升,在中医一般认为是属于「消渴症」的范畴,然糖尿病与消渴之间,仍有一段距离。
一、诊断
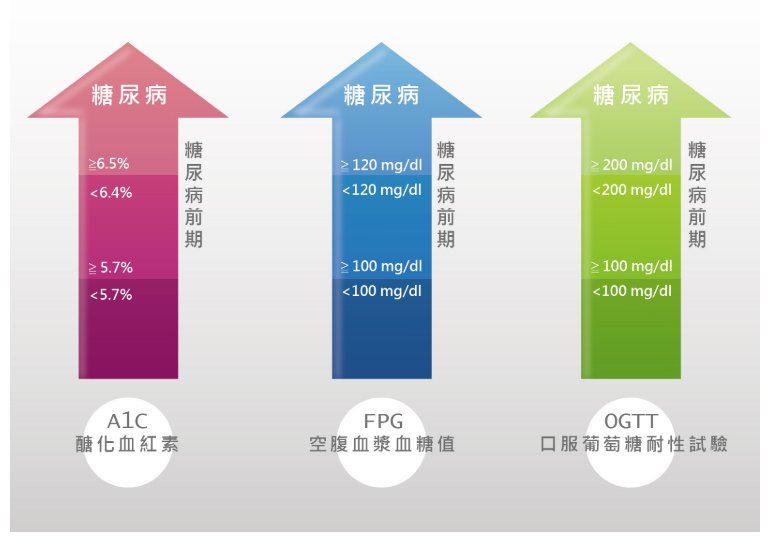
现今糖尿病的诊断,是采用实验室数据检查结果为主要准则,根据2014年美国糖尿病学会诊断标准,糖化血色素在6.5%以上,或空腹血浆血糖在126 mg/dL 以上或葡萄糖耐受试验两小时间血浆血糖在200 mg/dL 以上,或随机血浆血糖大于200 mg/dL并典型高血糖症状。典型的高血糖症状包括多尿、容易口渴、多食易饥及体重减轻。
二、症状
糖尿病初期血糖还不是很高时,病人往往没有明显的症状。中医的「消渴症」与典型高血糖症状相似。消渴症的消是指消耗、消铄,渴是指口渴。消渴症分三消,上消口渴引饮是指口剧渴喜大量饮水,中消消谷善饥指容易饥饿,多食消瘦,下消饮一溲一是指频尿、小便量多。

三、治疗
西医口服降血糖药包括磺醯尿素类、双呱类、胰岛素增敏剂、α-葡萄糖苷酶抑制剂、glinide类、DPP4抑制剂等,注射型的药物有肠泌素(升糖素类似胜肽)、胰岛素等,通过多种不同的机转控制血糖。糖尿病的控制其实不只有血糖,应当包括血糖、血脂、血压三者。血压的控制以抑制肾素-血管张力素II-醛固酮轴系药物、钙离子阻断剂及thiazide类利尿剂较为常用,血脂的控制以降胆固醇为主,目前主要的治疗药物以statin类药物为主。 中医认为消渴症导因于病患往往经常进食高糖份、高脂肪、高热量的食物,加上长期安逸少动的生活型态,过剩的精微物质堆积体内却无法正常运化利用,导致痰浊与肥胖。痰浊一方面郁久化热,烁炼阴液,导致津液损伤,阴血内耗,因而会有口渴、易饥、消瘦等症状,原本有阴虚体质的病患就更容易发生。另一方面痰浊郁阻经络,导致气滞血瘀,形成心血管并发症。本有瘀滞体质就更容易发生。
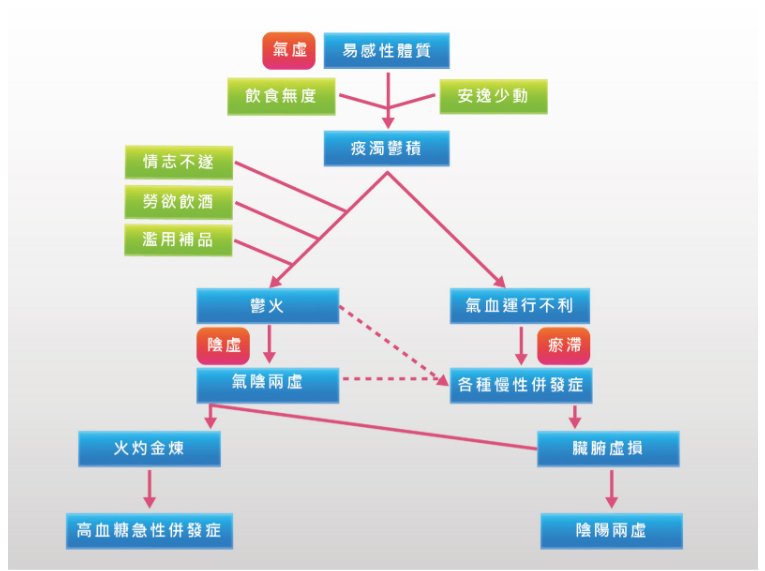
糖尿病/消渴中医病机示意简图
中医传统上治疗「消渴症」 分上中下三消,上中二消以清肺胃之热,养阴生津为主,常用的方剂如「消渴方」、「白虎汤」;下消则需滋养肝肾,如「六味地黄丸」类方。 近代中医对于糖尿病的辨证分型一般依据疾病的病程、严重程度及并发症,主要分为四型: 气阴两虚:糖尿病中早期,血糖控制不佳,尚无明显并发症。临床症状为多尿、口渴、容易饥饿、疲倦乏力,宜益气养阴、生津润燥,方如「沙参麦冬饮」、「竹叶石膏汤」、「白虎加参汤」。 阴虚燥热:糖尿病中期,高血糖症状明显,脱水明显,或合并急慢性感染阶段主要症状为口渴喜饮冰泠、饮不解渴、身热烦燥、舌红、苔黄而干、脉洪数或细数。宜滋阴清热、凉血润燥,方如「二冬汤」、「玉女煎」、「连乳饮」、「消渴方」等。 阴阳两虚:多出现于糖尿病后期出现肾病变、蛋白尿等症状的患者。阴虚较明显的会有心烦失眠,口干、腰脚酸软、潮热、盗汗、舌红、苔少、脉细数,宜滋补肝肾,疏肝解郁,方如「一贯煎」;阳虚较明显者表现神疲懒言、倦怠乏力、形寒肢冷、下肢水肿,方如「济生肾气丸」。 气滞血瘀:糖尿病中后期,合并各种神经血管病变,或血脂代谢紊乱,主要症状为,手足麻木,局部刺痛,痛有定处,唇舌瘀暗,面色黧黑,局部脉络青紫,舌暗有痰点或痰斑,脉涩或结代。宜活血化瘀、理气通络,方如「桃红四物汤」、「补阳还五汤」。糖尿病的慢性并发症主要为血管病变,冠心病、脑血管病变、高血压、眼底视网膜病变、神经变病均是「血脉瘀阻」所致,因此,糖尿病的治疗应当配合活血通络,就算瘀血症状不明显,也应防范未然。
周边动脉疾病
至于初期糖尿病病患则通常没有明显的症状,以调整生活型态最为重要,从中医病机而言,可辅以理气健脾,如「香砂六君子汤」。
四、保健
慢性并发症既然是在不知不觉中进行,一旦损伤形成,无法完全复元,要防治糖尿病并发症,就必须从日常生活着手,并且持之以恒,才能奏效。
饮食控制是治疗糖尿病很重要的一环,不论病情轻重、病程长短和有无并发症,均不可或缺。糖尿病患者应根据个人需求,调配各类食物的份量、比例与采取适当的烹调方式,若能参考中医体质证型的诊断,再来选择适合体质的食物,效果必然更理想。
就中医的理论而言,糖尿病往往与气虚、阴虚的体质有关,在尚未罹患糖尿病之前,就应好好调养,培元固本,饮食定时定量,均衡摄取6大类食物。食物选择以味甘淡,性平或微凉,养护脾胃之气阴者为宜,例如糙米、山药、黄豆、绿豆、莲子、玉米、薏苡仁、冬瓜、黄瓜、丝瓜、芹菜、苋菜、秋葵等。
可酌加理气化痰、健脾消脂的食物,例如玫瑰花、菊花、洛神花、昙花、佛手、荷叶、香茅、山楂、冬瓜、茼蒿、芹菜、韭菜、四季豆、白萝卜等。

薏苡仁
浊郁积日久,易郁而化火,情绪压力(情志不遂,郁怒化火)、纵欲过度(相火妄动)、饮酒过量(湿热之品)、滥用补品(常为辛温香燥之品)等,也会令火热加重,消耗元气与阴液,以致口干、口渴、容易疲倦和体重下降,阴虚明显的患者,宜选择甘凉柔润之品以滋阴生津,例如冬瓜、白萝卜、西瓜翠衣、玉米须;燥热明显的患者,可用寒凉之品如苦瓜、山苦瓜、莲子心、大白菜、牛蒡,清热泻火。忌高糖、高脂肪、高胆固醇的食物,切勿暴饮暴食。如果未能调理得当,导致痰浊郁积,往往在中年后发胖,出现中广体型、高脂血症、高尿酸血症等问题。
痰浊郁积最后会使气血运行不利,此时的食疗应酌加活血通络之品,如黑木耳、茄子、纳豆等。
运动也是糖尿病治疗中很重要的一环,运动可以增进肌细胞对胰岛素的反应,可以增加血中「好胆固醇」的浓度,对于改善血压及体重也很有帮助。中医文献中早在一千多前就有「先行一百二十步,多者千步,然后食之」,「养性之道不欲饱食便卧。亦不宜终日久坐。皆损寿也。」建议糖尿病患应在进食前或进食后作运动。由于考量餐前运动较有低血糖的风险,餐后运动对后餐后高血糖也有比较好的改善,糖尿病患者的运动建议以餐后运动为宜。

五、中西医结合治疗,有什么好处?
西医的治疗擅长针对血糖、血脂、血压等目标达成明确控制效果,然而即使达到最好的控制,仍然无法完全消除并发症的机率,可知现代医学知识,仍有未能掌握的死角;中医擅长于从整个身体的宏观角度结合环境条件进行调理,在西药尚无任何控制血糖的药物前,中医对于糖尿病(消渴)的治疗理念已发展超过两千年。配合中医的调理,或可弥补目前仪器检查所未触及的死角,但对于已知明确目标的控制效果,则不如西药之明确。因此,结合中西医的治疗,可以提供糖尿病更良好的照护。
六、什么情况下,应先以西药治疗为主?
如患者血糖值已高,并有明显高血糖症状,此时应先以西药的治疗为主,甚至应使用胰岛素治疗以求尽快降低血糖值,避免高血糖危症。第一型糖尿病需以胰岛素为主要治疗。身体处于紧急状况如严重外伤、严重感染,以及酮酸血症、高血糖高渗压非酮体性昏迷等情况下也应以胰岛素为主。如已使用口服降血糖药或胰岛素,即使在配合中医调理后情况改善,也不宜骤然停止西药的使用,必需与医师充份讨论,以循序渐进的方式逐步调降药量。